Malattie cutanee autoimmuni: Panoramica e sintomi
Uno sguardo completo alle condizioni autoimmuni della pelle.
Introduzione
Le malattie autoimmuni della pelle sono condizioni in cui il sistema immunitario attacca erroneamente le cellule sane della pelle, causando vari problemi dermatologici. Queste malattie possono manifestarsi in diverse forme, ciascuna delle quali influisce sull'aspetto e sulla funzione della pelle in modo unico. Comprendere queste condizioni è fondamentale, poiché possono influire in modo significativo sulla qualità della vita. Mentre alcune malattie autoimmuni della pelle sono lievi, altre possono essere gravi e richiedere cure mediche continue.
Le malattie autoimmuni della pelle non sono solo complesse a causa delle loro diverse manifestazioni, ma anche per la loro natura imprevedibile. Riconoscere i sintomi e comprendere i meccanismi sottostanti può aiutare a gestire efficacemente queste condizioni. Questo articolo mira a fornire una panoramica dettagliata delle malattie autoimmuni della pelle, dei loro sintomi, delle cause e delle strategie di gestione.
Tipi di malattie cutanee autoimmuni
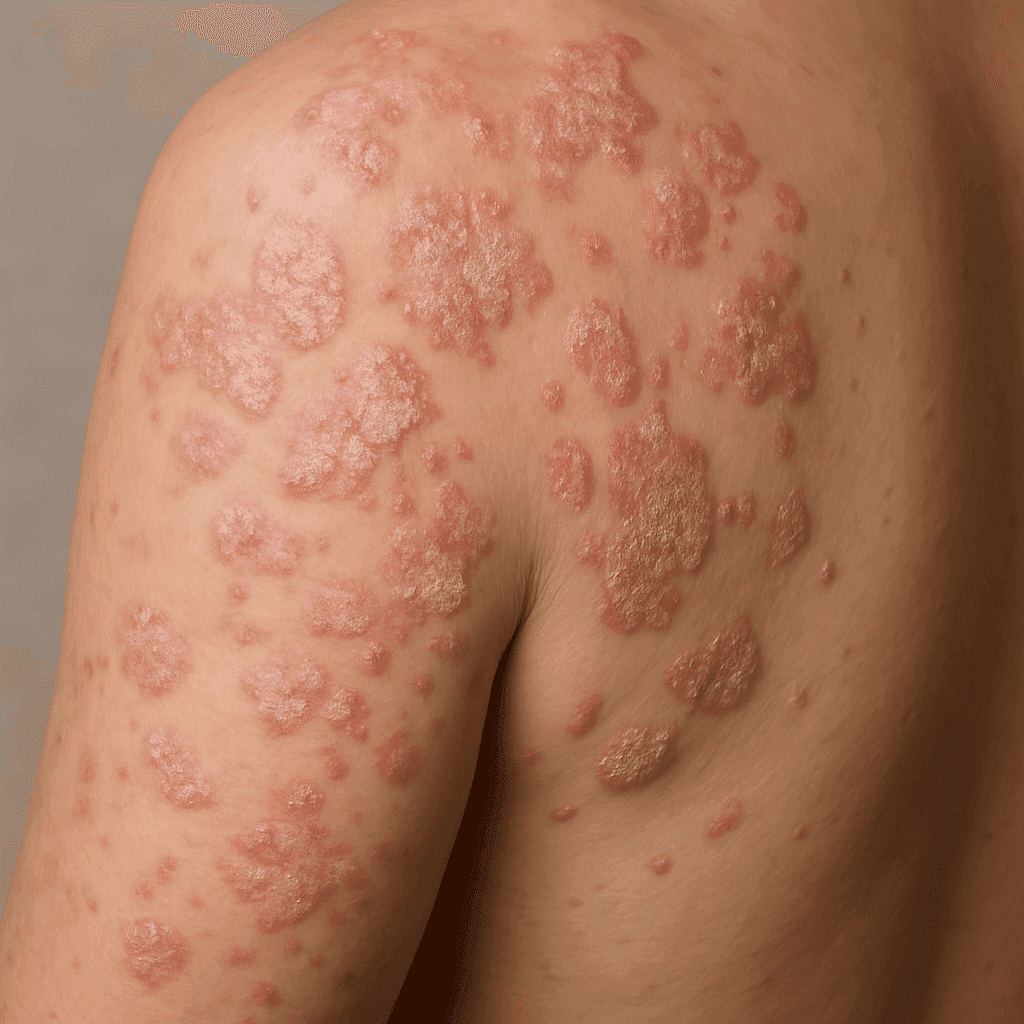
Psoriasi
La psoriasi è una comune malattia autoimmune della pelle caratterizzata da chiazze rosse e squamose che possono provocare prurito e dolore. Queste chiazze si trovano spesso sui gomiti, sulle ginocchia e sul cuoio capelluto, ma possono comparire in qualsiasi parte del corpo. La gravità della psoriasi può variare da una lieve irritazione a una grave deturpazione e spesso richiede un approccio terapeutico completo.
Lupus eritematoso
Il lupus eritematoso è una malattia autoimmune che può colpire diversi organi, compresa la pelle. Il lupus cutaneo si manifesta con un'eruzione cutanea, tipicamente sulle zone esposte al sole come il viso e il collo. L'eruzione cutanea può avere la forma di una farfalla sulle guance e sul naso, una caratteristica distintiva del lupus sistemico.
Vitiligine
La vitiligine comporta la perdita di pigmento cutaneo, con conseguente comparsa di macchie bianche sulla pelle. Si verifica quando i melanociti, le cellule responsabili del colore della pelle, vengono distrutti dal sistema immunitario. Sebbene non sia pericolosa per la vita, la vitiligine può avere profondi effetti psicologici a causa dei cambiamenti nell'aspetto fisico.
Sclerodermia
La sclerodermia è caratterizzata dall'indurimento e dall'irrigidimento della pelle e dei tessuti connettivi. Può essere localizzata o sistemica, con quest'ultima che colpisce anche gli organi interni. La pelle può diventare lucida e la mobilità può essere limitata a causa della rigidità.
Dermatomiosite
La dermatomiosite è una malattia infiammatoria caratterizzata da debolezza muscolare e un caratteristico rash cutaneo. Il rash è tipicamente rosso o viola e compare sul viso, sulle nocche e sui gomiti. La debolezza muscolare spesso accompagna il rash, portando a ulteriori complicazioni se non trattata.
Pemfigo volgare
Il pemfigo volgare è una rara malattia autoimmune che causa la formazione di vesciche sulla pelle e sulle mucose. Queste vesciche sono fragili e possono rompersi facilmente, causando dolorose erosioni cutanee. La diagnosi e il trattamento precoci sono essenziali per prevenire gravi complicazioni.
Sintomi delle malattie autoimmuni della pelle
Sintomi comuni
Le malattie autoimmuni della pelle condividono diversi sintomi comuni, tra cui eruzioni cutanee, arrossamenti e gonfiori. Sono frequenti anche prurito e dolore, che influiscono sulle attività quotidiane e sulla qualità della vita. Questi sintomi possono variare significativamente in intensità e durata, a seconda della condizione specifica.
Sintomi specifici per tipo di malattia
Ogni malattia autoimmune della pelle presenta sintomi unici. Ad esempio, la psoriasi è nota per le sue chiazze squamose, mentre la vitiligine è caratterizzata da aree depigmentate. Riconoscere questi sintomi distintivi è fondamentale per una diagnosi e una gestione adeguate. Gli individui possono anche manifestare sintomi sistemici, come affaticamento e dolori articolari, in particolare in condizioni come il lupus.
Cause e fattori di rischio
Fattori genetici
La genetica svolge un ruolo significativo nello sviluppo delle malattie autoimmuni della pelle. Una storia familiare di condizioni autoimmuni può aumentare la probabilità di sviluppare problemi simili. I ricercatori continuano a studiare specifici marcatori genetici associati a queste malattie per comprenderne meglio le origini.
Fattori scatenanti ambientali
Fattori ambientali quali l'esposizione ai raggi UV, le infezioni e l'esposizione a sostanze chimiche possono scatenare o esacerbare le malattie autoimmuni della pelle. Questi fattori scatenanti possono variare da persona a persona, rendendo essenziale identificarli e gestirli per prevenire le riacutizzazioni.
Ruolo del sistema immunitario
Nelle malattie autoimmuni della pelle, il sistema immunitario attacca erroneamente le cellule della pelle dell'organismo. Questa risposta errata porta a infiammazioni e altri sintomi. Comprendere il ruolo del sistema immunitario è fondamentale per sviluppare trattamenti efficaci e strategie di gestione.
Diagnosi delle malattie autoimmuni della pelle
Esame clinico
Un esame clinico approfondito da parte di un dermatologo è il primo passo per diagnosticare le malattie autoimmuni della pelle. Il dermatologo valuterà l'aspetto della pelle, chiederà informazioni sui sintomi ed esaminerà la storia clinica del paziente per identificare i modelli indicativi di condizioni autoimmuni.
Esami di laboratorio
Gli esami di laboratorio, compresi gli esami del sangue, possono aiutare a rilevare anticorpi specifici associati alle malattie autoimmuni. Questi esami sono fondamentali per confermare una diagnosi ed escludere altre potenziali cause dei sintomi.
Procedure di biopsia
In alcuni casi, può essere necessaria una biopsia cutanea per esaminare al microscopio il tessuto interessato. Questa procedura fornisce informazioni preziose sulla presenza di attività autoimmune e aiuta a orientare le decisioni terapeutiche. La biopsia viene solitamente eseguita in anestesia locale, riducendo al minimo il disagio per il paziente.
Trattamento e gestione
Farmaci
I farmaci vengono spesso prescritti per gestire i sintomi e controllare la risposta immunitaria. Questi possono includere trattamenti topici, farmaci per via orale e prodotti biologici che agiscono su parti specifiche del sistema immunitario.
Modifiche dello stile di vita
Cambiamenti nello stile di vita, come ridurre lo stress, evitare fattori scatenanti noti e mantenere una routine sana, possono avere un impatto significativo sulla gestione delle malattie autoimmuni della pelle. Anche l'esercizio fisico regolare e un sonno adeguato sono benefici.
Ruolo dell'alimentazione e della nutrizione
La dieta e l'alimentazione svolgono un ruolo fondamentale nella gestione delle malattie autoimmuni della pelle. Le diete antinfiammatorie ricche di frutta, verdura e acidi grassi omega-3 possono aiutare a ridurre le riacutizzazioni e a mantenere la salute della pelle.
Gestione dello stress
Le tecniche di gestione dello stress, come la consapevolezza, la meditazione e lo yoga, possono aiutare a ridurre la frequenza e la gravità delle riacutizzazioni. È noto che lo stress cronico aggrava le condizioni autoimmuni, rendendo la gestione efficace dello stress una parte cruciale del trattamento.
Convivere con le malattie autoimmuni della pelle
Strategie di coping
Convivere con una malattia autoimmune della pelle richiede strategie di coping efficaci. Costruire una rete di supporto, cercare una terapia e tenersi informati sulla propria condizione può aiutare le persone a gestire la malattia in modo più efficace.
Sostegno e risorse
I gruppi di sostegno e le risorse online possono fornire informazioni preziose e supporto emotivo. Entrare in contatto con altre persone che hanno vissuto esperienze simili può ridurre il senso di isolamento e offrire consigli pratici per la gestione quotidiana della malattia.
Malattie autoimmuni della pelle in diverse popolazioni
Bambini
Le malattie autoimmuni della pelle possono colpire anche i bambini, spesso presentandosi in modo diverso rispetto agli adulti. La diagnosi e la gestione precoci sono fondamentali per prevenire complicazioni a lungo termine e favorire uno sviluppo sano.
Adulti
Negli adulti, le malattie autoimmuni della pelle possono manifestarsi in forma più grave, richiedendo spesso un approccio multidisciplinare alla gestione. È essenziale sottoporsi a controlli regolari presso un operatore sanitario per monitorare la progressione della malattia.
Differenze di genere
La ricerca indica che alcune malattie autoimmuni della pelle sono più diffuse nelle donne, forse a causa di influenze ormonali. Comprendere queste differenze può aiutare a personalizzare i piani di trattamento in base alle esigenze individuali.
Domande frequenti
Quali sono le malattie autoimmuni della pelle più comuni?
Le malattie autoimmuni della pelle più comuni includono la psoriasi, il lupus eritematoso, la vitiligine e la sclerodermia. Ognuna di esse presenta sintomi distinti e richiede strategie di gestione specifiche.
Come vengono diagnosticate le malattie autoimmuni della pelle?
La diagnosi prevede una combinazione di esami clinici, test di laboratorio e, talvolta, biopsie cutanee per confermare la presenza di un processo autoimmune.
L'alimentazione può influire sulle malattie autoimmuni della pelle?
Sì, la dieta può avere un impatto significativo sulla gestione delle malattie autoimmuni della pelle. Gli alimenti antinfiammatori possono aiutare a ridurre i sintomi e le riacutizzazioni.
Le malattie autoimmuni della pelle sono ereditarie?
Molte malattie autoimmuni della pelle hanno una componente genetica, il che significa che possono essere ereditarie. Tuttavia, anche i fattori ambientali giocano un ruolo significativo.
Qual è il ruolo dello stress nelle malattie autoimmuni della pelle?
Lo stress può esacerbare le malattie autoimmuni della pelle, rendendo la gestione dello stress una parte importante del trattamento. Tecniche come la meditazione e lo yoga possono essere utili.
Come si possono gestire efficacemente le malattie autoimmuni della pelle?
Una gestione efficace prevede una combinazione di farmaci, modifiche dello stile di vita, cambiamenti nella dieta e gestione dello stress. Consulti regolari con gli operatori sanitari sono essenziali per personalizzare il piano di trattamento.