Auto-immuunziekten van de huid: Overzicht en symptomen
Uitgebreide kijk op auto-immuun huidaandoeningen.
Inleiding
Auto-immuunziekten van de huid zijn aandoeningen waarbij het immuunsysteem ten onrechte gezonde huidcellen aanvalt, wat leidt tot verschillende dermatologische problemen. Deze ziekten kunnen zich in verschillende vormen manifesteren, die elk op unieke wijze het uiterlijk en de functie van de huid beïnvloeden. Het is van cruciaal belang om deze aandoeningen te begrijpen, aangezien ze een aanzienlijke invloed kunnen hebben op de levenskwaliteit. Sommige auto-immuunziekten van de huid zijn mild, maar andere kunnen ernstig zijn en vereisen voortdurende medische zorg.
Auto-immuunhuidaandoeningen zijn niet alleen complex vanwege hun uiteenlopende verschijningsvormen, maar ook vanwege hun onvoorspelbare aard. Het herkennen van de symptomen en het begrijpen van de onderliggende mechanismen kan helpen om deze aandoeningen effectief te behandelen. Dit artikel geeft een gedetailleerd overzicht van auto-immuunhuidaandoeningen, hun symptomen, oorzaken en behandelingsstrategieën.
Soorten auto-immuunziekten van de huid
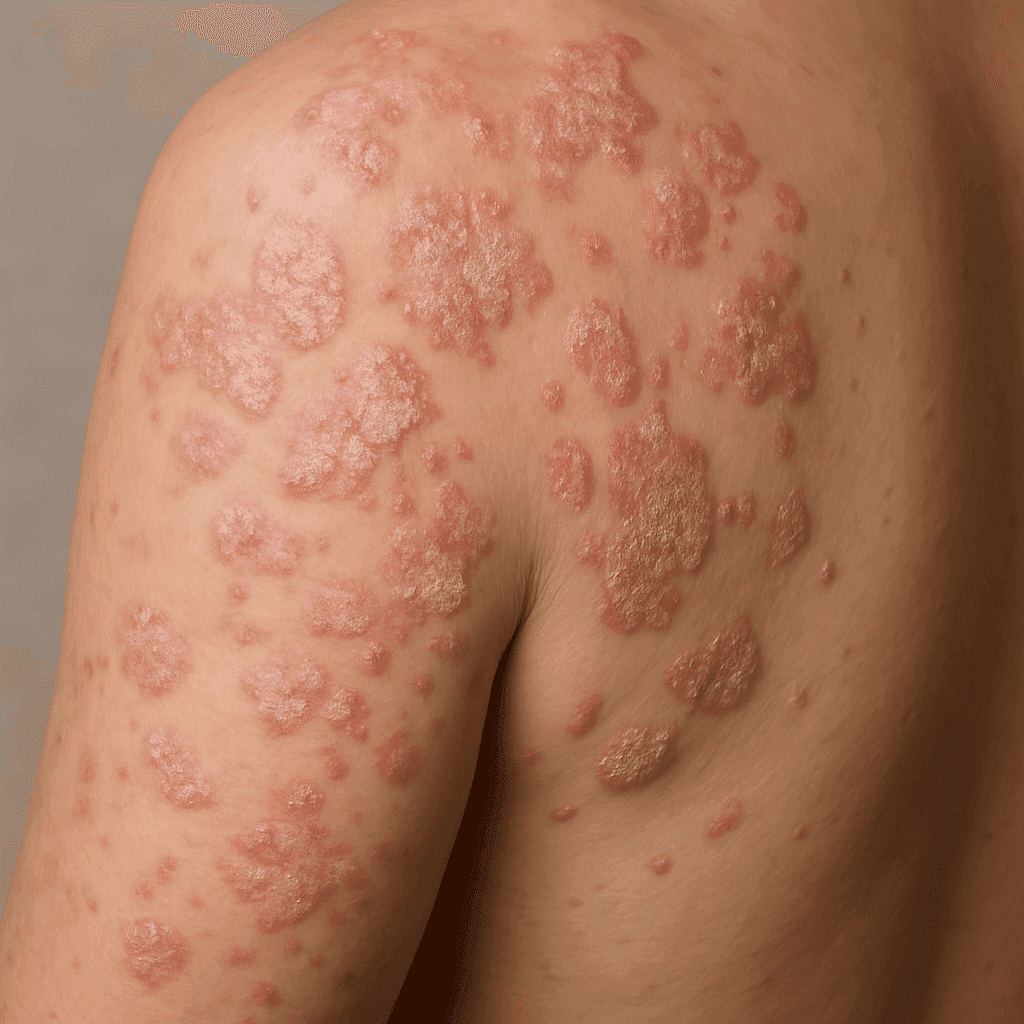
Psoriasis
Psoriasis is een veelvoorkomende auto-immuunziekte van de huid die wordt gekenmerkt door rode, schilferige plekken die jeuk en pijn kunnen veroorzaken. Deze plekken komen vaak voor op de ellebogen, knieën en hoofdhuid, maar kunnen overal op het lichaam voorkomen. De ernst van psoriasis kan variëren van lichte irritatie tot ernstige misvorming, en vereist vaak een uitgebreide behandelingsaanpak.
Lupus erythematosus
Lupus erythematosus is een auto-immuunziekte die meerdere organen kan aantasten, waaronder de huid. Cutane lupus uit zich in de vorm van huiduitslag, meestal op aan de zon blootgestelde delen zoals het gezicht en de hals. De uitslag kan vlindervormig zijn over de wangen en neus, een kenmerkend symptoom van systemische lupus.
Vitiligo
Vitiligo houdt het verlies van huidpigment in, wat resulteert in witte vlekken op de huid. Het treedt op wanneer melanocyten, de cellen die verantwoordelijk zijn voor de huidskleur, worden vernietigd door het immuunsysteem. Hoewel het niet levensbedreigend is, kan vitiligo ingrijpende psychologische gevolgen hebben vanwege veranderingen in het uiterlijk.
Sclerodermie
Sclerodermie wordt gekenmerkt door verharding en verstrakking van de huid en het bindweefsel. Het kan lokaal of systemisch zijn, waarbij het laatste ook de inwendige organen aantast. De huid kan glanzend worden en de beweeglijkheid kan door de stijfheid worden beperkt.
Dermatomyositis
Dermatomyositis is een ontstekingsziekte die wordt gekenmerkt door spierzwakte en een kenmerkende huiduitslag. De uitslag is meestal rood of violet en verschijnt op het gezicht, de knokkels en de ellebogen. Spierzwakte gaat vaak gepaard met de uitslag, wat tot verdere complicaties kan leiden als het niet wordt behandeld.
Pemphigus vulgaris
Pemphigus vulgaris is een zeldzame auto-immuunziekte die blaarvorming op de huid en slijmvliezen veroorzaakt. Deze blaren zijn kwetsbaar en kunnen gemakkelijk openbarsten, wat leidt tot pijnlijke huiderosies. Vroegtijdige diagnose en behandeling zijn essentieel om ernstige complicaties te voorkomen.
Symptomen van auto-immuunziekten van de huid
Veelvoorkomende symptomen
Auto-immuunziekten van de huid hebben verschillende gemeenschappelijke symptomen, waaronder huiduitslag, roodheid en zwelling. Jeuk en pijn worden ook vaak gemeld, wat van invloed is op dagelijkse activiteiten en de kwaliteit van leven. Deze symptomen kunnen aanzienlijk variëren in intensiteit en duur, afhankelijk van de specifieke aandoening.
Specifieke symptomen per type ziekte
Elke auto-immuunziekte van de huid heeft unieke symptomen. Psoriasis staat bijvoorbeeld bekend om zijn schilferige plekken, terwijl vitiligo wordt gekenmerkt door depigmentatie. Het herkennen van deze specifieke symptomen is cruciaal voor een juiste diagnose en behandeling. Mensen kunnen ook systemische symptomen ervaren, zoals vermoeidheid en gewrichtspijn, met name bij aandoeningen zoals lupus.
Oorzaken en risicofactoren
Genetische factoren
Genetica speelt een belangrijke rol bij het ontstaan van auto-immuunziekten van de huid. Een familiegeschiedenis van auto-immuunziekten kan de kans op het ontwikkelen van soortgelijke aandoeningen vergroten. Onderzoekers blijven specifieke genetische markers onderzoeken die verband houden met deze ziekten om meer inzicht te krijgen in hun oorsprong.
Omgevingsfactoren
Omgevingsfactoren, zoals blootstelling aan UV-straling, infecties en blootstelling aan chemicaliën, kunnen auto-immuunziekten van de huid veroorzaken of verergeren. Deze triggers kunnen van persoon tot persoon verschillen, waardoor het essentieel is om ze te identificeren en te beheersen om opflakkeringen te voorkomen.
De rol van het immuunsysteem
Bij auto-immuunziekten van de huid valt het immuunsysteem ten onrechte de eigen huidcellen van het lichaam aan. Deze verkeerde reactie leidt tot ontstekingen en andere symptomen. Inzicht in de rol van het immuunsysteem is essentieel voor het ontwikkelen van effectieve behandelingen en beheersstrategieën.
Diagnose van auto-immuunziekten van de huid
Klinisch onderzoek
Een grondig klinisch onderzoek door een dermatoloog is de eerste stap bij het diagnosticeren van auto-immuunziekten van de huid. De dermatoloog beoordeelt het uiterlijk van de huid, vraagt naar de symptomen en bekijkt de medische geschiedenis van de patiënt om patronen te identificeren die wijzen op auto-immuunziekten.
Laboratoriumtests
Laboratoriumtests, waaronder bloedonderzoeken, kunnen helpen bij het opsporen van specifieke antilichamen die verband houden met auto-immuunziekten. Deze tests zijn cruciaal voor het bevestigen van een diagnose en het uitsluiten van andere mogelijke oorzaken van de symptomen.
Biopsieprocedures
In sommige gevallen kan een huidbiopsie nodig zijn om het aangetaste weefsel onder een microscoop te onderzoeken. Deze procedure levert waardevolle informatie op over de aanwezigheid van auto-immuunactiviteit en helpt bij het nemen van beslissingen over de behandeling. De biopsie wordt meestal onder plaatselijke verdoving uitgevoerd, waardoor het ongemak voor de patiënt tot een minimum wordt beperkt.
Behandeling en beheer
Medicijnen
Medicijnen worden vaak voorgeschreven om symptomen te behandelen en de immuunrespons te beheersen. Dit kunnen lokale behandelingen, orale medicatie en biologische geneesmiddelen zijn die gericht zijn op specifieke delen van het immuunsysteem.
Aanpassingen in levensstijl
Veranderingen in levensstijl, zoals het verminderen van stress, het vermijden van bekende triggers en het handhaven van een gezonde routine, kunnen een aanzienlijke invloed hebben op de behandeling van auto-immuunziekten van de huid. Regelmatige lichaamsbeweging en voldoende slaap zijn ook gunstig.
De rol van voeding en voedingsstoffen
Voeding en voedingsstoffen spelen een cruciale rol bij de behandeling van auto-immuunziekten van de huid. Ontstekingsremmende voeding die rijk is aan fruit, groenten en omega-3-vetzuren kan helpen om opflakkeringen te verminderen en de gezondheid van de huid te behouden.
Omgaan met stress
Technieken voor stressbeheersing, zoals mindfulness, meditatie en yoga, kunnen helpen om de frequentie en ernst van opflakkeringen te verminderen. Het is bekend dat chronische stress auto-immuunziekten verergert, waardoor effectieve stressbeheersing een cruciaal onderdeel van de behandeling is.
Leven met auto-immuunziekten van de huid
Copingstrategieën
Leven met een auto-immuunziekte van de huid vereist effectieve copingstrategieën. Het opbouwen van een ondersteunend netwerk, het zoeken naar therapie en het op de hoogte blijven van de aandoening kunnen mensen in staat stellen om hun ziekte effectiever te beheersen.
Ondersteuning en hulpbronnen
Steungroepen en online bronnen kunnen waardevolle informatie en emotionele steun bieden. Contact met anderen die soortgelijke ervaringen hebben, kan het gevoel van isolatie verminderen en praktisch advies bieden voor het dagelijks omgaan met de ziekte.
Auto-immuunziekten van de huid bij verschillende bevolkingsgroepen
Kinderen
Auto-immuunziekten van de huid kunnen ook bij kinderen voorkomen, maar vertonen vaak andere symptomen dan bij volwassenen. Een vroege diagnose en behandeling zijn cruciaal om langdurige complicaties te voorkomen en een gezonde ontwikkeling te ondersteunen.
Volwassenen
Bij volwassenen kunnen auto-immuunziekten van de huid ernstiger zijn, waardoor vaak een multidisciplinaire aanpak nodig is. Regelmatige controles bij een zorgverlener zijn essentieel om de voortgang van de ziekte te volgen.
Geslachtsverschillen
Onderzoek wijst uit dat sommige auto-immuunziekten van de huid vaker voorkomen bij vrouwen, mogelijk als gevolg van hormonale invloeden. Inzicht in deze verschillen kan helpen om behandelplannen af te stemmen op individuele behoeften.
Veelgestelde vragen
Wat zijn de meest voorkomende auto-immuunziekten van de huid?
Veelvoorkomende auto-immuunziekten van de huid zijn onder andere psoriasis, lupus erythematosus, vitiligo en sclerodermie. Elk heeft verschillende symptomen en vereist specifieke behandelingsstrategieën.
Hoe worden auto-immuunziekten van de huid gediagnosticeerd?
De diagnose omvat een combinatie van klinisch onderzoek, laboratoriumtests en soms huidbiopsieën om de aanwezigheid van een auto-immuunproces te bevestigen.
Kan voeding invloed hebben op auto-immuunziekten van de huid?
Ja, voeding kan een aanzienlijke invloed hebben op de behandeling van auto-immuunziekten van de huid. Ontstekingsremmende voedingsmiddelen kunnen helpen om de symptomen en opflakkeringen te verminderen.
Zijn auto-immuunziekten van de huid erfelijk?
Veel auto-immuunziekten van de huid hebben een genetische component, wat betekent dat ze in families kunnen voorkomen. Omgevingsfactoren spelen echter ook een belangrijke rol.
Welke rol speelt stress bij auto-immuunziekten van de huid?
Stress kan auto-immuunziekten van de huid verergeren, waardoor stressbeheersing een belangrijk onderdeel van de behandeling is. Technieken zoals meditatie en yoga kunnen hierbij helpen.
Hoe kunnen auto-immuunziekten van de huid effectief worden behandeld?
Effectieve behandeling bestaat uit een combinatie van medicatie, aanpassingen in levensstijl, veranderingen in voedingspatroon en stressbeheersing. Regelmatige consulten met zorgverleners zijn essentieel om het behandelplan op maat te maken.